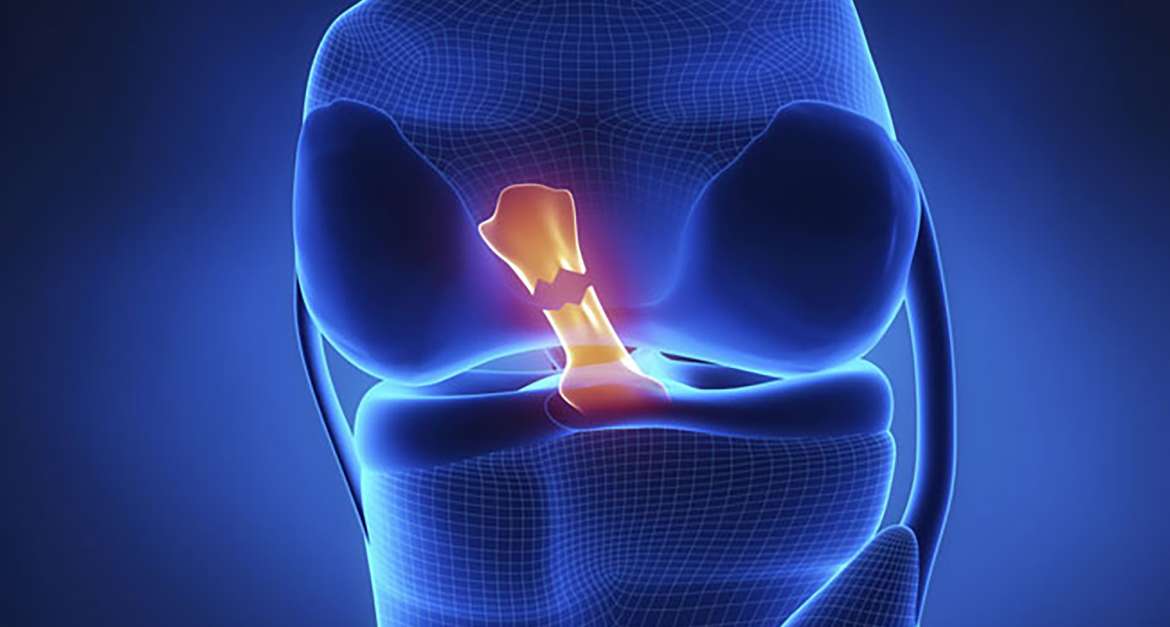
Ένα από τα πλέον συνηθισμένους τραυματισμούς που αφορούν την άρθρωση του γόνατος είναι η ρήξη του προσθίου χιαστού συνδέσμου. Αθλητές αλλά και ερασιτέχνες οι οποίοι συμμετέχουν σε αθλήματα υψηλών απαιτήσεων όπως το ποδόσφαιρο, το μπάσκετ, το βόλεϊ, το χάντμπολ, το σκι και γενικώς αθλήματα που έχουν αιφνίδια αλλαγή κατεύθυνσης, είναι επιρρεπείς σε κακώσεις του προσθίου χιαστού συνδέσμου. Περίπου το ήμισυ όλων των τραυματισμών στον πρόσθιο χιαστό σύνδεσμο συμβαίνουν μαζί με βλάβες σε άλλες δομές στο γόνατο, όπως ο αρθρικός χόνδρος, ο μηνίσκος ή άλλοι σύνδεσμοι.
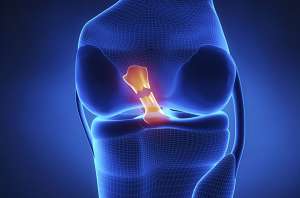 Ο πρόσθιος χιαστός σύνδεσμος εκφύεται από το πρόσθιο τμήμα της κνήμης και πορεύεται προς τα πάνω και πίσω και καταφύεται στην έσω πλευρά του έξω μηριαίου κονδύλου. Ο κύριος ρόλος του είναι να αποτρέψει την πρόσθια παρεκτόπιση της κνήμης σε σχέση με το μηρό ενώ παράλληλα συνεισφέρει στη στροφική σταθερότητα της άρθρωσης.
Ο πρόσθιος χιαστός σύνδεσμος εκφύεται από το πρόσθιο τμήμα της κνήμης και πορεύεται προς τα πάνω και πίσω και καταφύεται στην έσω πλευρά του έξω μηριαίου κονδύλου. Ο κύριος ρόλος του είναι να αποτρέψει την πρόσθια παρεκτόπιση της κνήμης σε σχέση με το μηρό ενώ παράλληλα συνεισφέρει στη στροφική σταθερότητα της άρθρωσης.
Οι κακώσεις του προσθίου χιαστού συνδέσμου κατατάσσονται ανάλογα με τη βαρύτητα σε:
1ου βαθμού όπου ο σύνδεσμος έχει απλώς διαταθεί αλλά διατηρεί την ακεραιότητά του και εξακολουθεί παρέχει σταθερότητα στο γόνατο.
2ου βαθμού όπου ο σύνδεσμος έχει διαταθεί και υπάρχει μερική ρήξη των ινών του.
3ου βαθμού όπου ο σύνδεσμος παρουσιάζει πλήρη ρήξη και δεν παρέχει πλέον σταθερότητα στο γόνατο.
Ο πρόσθιος χιαστός σύνδεσμος μπορεί να τραυματιστεί με διάφορους τρόπους όπως η απότομη αλλαγή κατεύθυνσης, η απότομη επιβράδυνση κατά το τρέξιμο, η ανώμαλη προσγείωση μετά από άλμα καθώς και μετά από άμεση πλήξη ή σύγκρουση με κάποιον συναθλητή, όπως κατά τη διάρκεια ενός ποδοσφαιρικού αγώνα. Αρκετές μελέτες έχουν δείξει ότι οι γυναίκες αθλητές έχουν υψηλότερη συχνότητα του εν λόγω τραυματισμού από τους άνδρες αθλητές σε ορισμένα αθλήματα. Έχει προταθεί ότι αυτό οφείλεται σε διαφορές στη φυσική κατάσταση, τη μυϊκή δύναμη, σε εμβιομηχανικούς παράγοντες και τον νευρομυϊκό έλεγχο.
Συμπτώματα
 Κατά το τραυματικό γεγονός της ρήξης του πρόσθιου χιαστού συνδέσμου, ο ασθενής πολλές φορές αισθάνεται ή ακόμα και μπορεί να ακούσει (‘’ποπ’’ ή ‘’κρακ’’) τον πρόσθιο χιαστό να σπάει και αμέσως να αισθανθεί ότι η άρθρωση του γόνατός του εμφανίζει αστάθεια ή και μείωση του εύρους κίνησης. Συνήθως αυτό συνοδεύεται με πόνο και οίδημα – αίμαρθρο (συλλογή αίματος στην άρθρωση) το οποίο γίνεται εμφανές το πρώτο 24ωρο. Προοδευτικά, μετά από κάποιες εβδομάδες, το αίμαρθρο απορροφάται, ο πόνος μειώνεται και ο ασθενής δύναται να επιστρέψει στις καθημερινές του δραστηριότητες χωρίς σημαντικές ενοχλήσεις. Όμως σε πιο απαιτητικές δραστηριότητες, όπως είναι η άθληση, είναι πολύ πιθανό να έχει αίσθημα αστάθειας και ανασφάλειας με κίνδυνο να προκαλέσει νέους τραυματισμούς σε άλλα στοιχεία του γόνατος όπως στον αρθρικό χόνδρο ή τους μηνίσκους.
Κατά το τραυματικό γεγονός της ρήξης του πρόσθιου χιαστού συνδέσμου, ο ασθενής πολλές φορές αισθάνεται ή ακόμα και μπορεί να ακούσει (‘’ποπ’’ ή ‘’κρακ’’) τον πρόσθιο χιαστό να σπάει και αμέσως να αισθανθεί ότι η άρθρωση του γόνατός του εμφανίζει αστάθεια ή και μείωση του εύρους κίνησης. Συνήθως αυτό συνοδεύεται με πόνο και οίδημα – αίμαρθρο (συλλογή αίματος στην άρθρωση) το οποίο γίνεται εμφανές το πρώτο 24ωρο. Προοδευτικά, μετά από κάποιες εβδομάδες, το αίμαρθρο απορροφάται, ο πόνος μειώνεται και ο ασθενής δύναται να επιστρέψει στις καθημερινές του δραστηριότητες χωρίς σημαντικές ενοχλήσεις. Όμως σε πιο απαιτητικές δραστηριότητες, όπως είναι η άθληση, είναι πολύ πιθανό να έχει αίσθημα αστάθειας και ανασφάλειας με κίνδυνο να προκαλέσει νέους τραυματισμούς σε άλλα στοιχεία του γόνατος όπως στον αρθρικό χόνδρο ή τους μηνίσκους.
Φυσική εξέταση και ιστορικό ασθενούς
Κατά την πρώτη σας επίσκεψη, ο ιατρός σας θα σας ρωτήσει για τα συμπτώματα σας και το μηχανισμό της κάκωσης. Ακολούθως κατά την κλινική εξέταση, ο ιατρός θα ελέγξει όλες τις δομές του τραυματισμένου γόνατος και θα τις συγκρίνει με το μη τραυματισμένο γόνατό σας. Οι περισσότερες συνδεσμικές κακώσεις μπορούν να διαγνωσθούν με λεπτομερή κλινική εξέταση του γόνατος και να επιβεβαιωθούν με τη διενέργεια μαγνητικής τομογραφίας στο τραυματισμένο γόνατο.
Θεραπεία
Εάν έχετε τραυματίσει τον πρόσθιο χιαστό σύνδεσμο σας, μπορεί να χρειαστεί χειρουργική επέμβαση για να ανακτήσετε την πλήρη λειτουργικότητα του γόνατος σας. Αυτό θα εξαρτηθεί από διάφορους παράγοντες, όπως η σοβαρότητα του τραυματισμού σας και το επίπεδο δραστηριότητάς σας.
Μία ρήξη του προσθίου χιαστού συνδέσμου δεν θα θεραπευτεί χωρίς χειρουργική επέμβαση. Αλλά η μη χειρουργική θεραπεία μπορεί να είναι αποτελεσματική για ασθενείς που είναι ηλικιωμένοι ή έχουν πολύ χαμηλό επίπεδο δραστηριότητας. Εάν η συνολική σταθερότητα του γόνατος είναι άθικτη, ο γιατρός σας μπορεί να συστήσει απλές, μη χειρουργικές επιλογές όπως είναι οι συνεδρίες φυσιοθεραπείας. Καθώς το οίδημα μειώνεται, ξεκινάει ένα προσεκτικό πρόγραμμα αποκατάστασης. Οι συγκεκριμένες ασκήσεις θα αποκαταστήσουν τη λειτουργικότητα στο γόνατό σας και θα ενισχύσουν τους μυς που υποστηρίζουν την άρθρωση του γόνατος.
Νέοι ασθενείς με συμπτώματα αστάθειας και αυξημένο επίπεδο δραστηριοτήτων πρέπει να αντιμετωπίζονται χειρουργικά. Η χειρουργική αντιμετώπιση περιλαμβάνει την ανακατασκευή του πρόσθιου χιαστού συνδέσμου. Η συνδεσμοπλαστική του προσθίου χιαστού συνδέσμου όπως ονομάζεται, γίνεται συνήθως με τη χρήση μοσχεύματος από τον ίδιο τον ασθενή. Τα μοσχεύματα που χρησιμοποιούνται για την ανακατασκευή είναι οι τένοντες των οπισθίων μηριαίων, μέρος του επιγονατιδικού τένοντα ή σπανιότερα του τετρακεφάλου. Σε ειδικές περιπτώσεις και όταν υπάρχουν πολλαπλές συνδεσμικές κακώσεις, μπορεί να χρησιμοποιηθούν συνθετικά μοσχεύματα. Υπάρχουν διάφορες τεχνικές συνδεσμοπλαστικής, μονής ή διπλής δέσμης, καθώς και μέθοδοι σταθεροποίησης του μοσχεύματος. Ο στόχος είναι να αποκαταστήσουμε όσο είναι δυνατόν τη φυσιολογική ανατομία του γόνατος και τη σταθερότητά του. Το μόσχευμα θα χρησιμοποιηθεί ως ικρίωμα από τον οργανισμό για τη δημιουργία νέου συνδέσμου. Η επέμβαση γίνεται με αρθροσκόπηση χωρίς να ανοιχτεί η άρθρωση του γόνατος, δια μέσου οπών λίγων χιλιοστών.
Αποκατάσταση
Είτε η θεραπεία περιλαμβάνει χειρουργική επέμβαση είτε όχι, η αποκατάσταση διαδραματίζει ζωτικό ρόλο για την επιστροφή στις καθημερινές σας δραστηριότητες. Σε περίπτωση χειρουργικής επέμβασης, η φυσιοθεραπεία επικεντρώνεται στην ανάκτηση του φυσιολογικού εύρους κίνησης της άρθρωσης, την ενδυνάμωση και ανάκτηση της μυϊκής ισχύος των γύρω μυών και σε ασκήσεις ιδιοδεκτικότητας που όλα αποσκοπούν στην προστασία του νέου συνδέσμου. Η τελική φάση της αποκατάστασης στοχεύει στην ομαλή και πλήρη επιστροφή του ασθενούς στις αθλητικές του δραστηριότητες.
 Οι ρήξεις μηνίσκου αποτελούν έναν από τους πιο συχνούς τραυματισμούς στο γόνατο. Ειδικότερα, όσοι ασχολούνται με αθλήματα επαφής όπως είναι το ποδόσφαιρο, η καλαθοσφαίριση, η πετοσφαίριση κ.α. διατρέχουν μεγαλύτερο κίνδυνο κάκωσης του μηνίσκου. Ωστόσο, ρήξη μηνίσκου μπορεί να υποστεί οποιοσδήποτε, χωρίς, απαραίτητα, να αθλείται.
Οι ρήξεις μηνίσκου αποτελούν έναν από τους πιο συχνούς τραυματισμούς στο γόνατο. Ειδικότερα, όσοι ασχολούνται με αθλήματα επαφής όπως είναι το ποδόσφαιρο, η καλαθοσφαίριση, η πετοσφαίριση κ.α. διατρέχουν μεγαλύτερο κίνδυνο κάκωσης του μηνίσκου. Ωστόσο, ρήξη μηνίσκου μπορεί να υποστεί οποιοσδήποτε, χωρίς, απαραίτητα, να αθλείται.
Οι μηνίσκοι, οι οποίοι αποτελούν δύο ημισεληνοειδείς δομές κυρίως από ίνες κολλαγόνου και νερό και δρουν ως «αμορτισέρ» της άρθρωσης του γόνατος και παρεμβάλλονται ανάμεσα στις αρθρικές επιφάνειες της κνήμης και των μηριαίων κονδύλων, τόσο στην έσω όσο και στην έξω επιφάνεια. Με το σχήμα και τη σύστασή τους, οι δύο μηνίσκοι (έσω και έξω) συμβάλουν στην ομαλή λειτουργία του γόνατος εξομαλύνοντας τις επιφάνειες της άρθρωσης και κατανέμοντας καλύτερα τα φορτία, λειτουργώντας παράλληλα ως σταθεροποιητές της άρθρωσης.
Η ρήξη μηνίσκου μπορεί να συμβεί σε νεαρά άτομα λόγω κάκωσης, αλλά και σε πιο ηλικιωμένους ασθενείς λόγω εκφύλισης και απώλειας της ελαστικότητάς του. Ο μηχανισμός της ρήξης είναι συνήθως σε φόρτιση του λυγισμένου γόνατος με ταυτόχρονη στροφή και κάμψη. Έχουν περιγραφεί διάφορα είδη ρήξης μηνίσκων που ταξινομούνται ανάλογα με το σχήμα της ρήξης, την εντόπισή τους και το μέγεθός τους. Η ρήξη του έσω μηνίσκου είναι πιο συχνή από τη ρήξη του έξω μηνίσκου για καθαρά ανατομικούς λόγους.
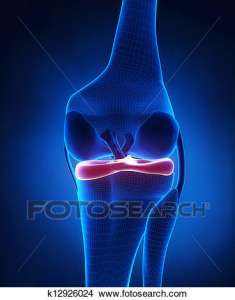 Οι πιο συνήθεις τύποι ρήξης περιλαμβάνουν την επιμήκη, ακτινωτή, εγκάρσια ρήξη, σε πιο νέα άτομα δίκην λαβής κάδου, δίκην ράμφους παπαγάλου και τέλος σύνθετες ρήξεις. Τα τελευταία χρόνια μέσω μαγνητικής τομογραφίας περιγράφηκε η αποσπαστική ρήξη ρίζας οπισθίου κέρατος μηνίσκου (meniscal root tear) η οποία οδηγεί σε αστάθεια και δυσλειτουργία και σε μη αποκατάσταση αυτής, το γόνατο μπορεί να οδηγηθεί σε πρόωρη οστεοαρθρίτιδα.
Οι πιο συνήθεις τύποι ρήξης περιλαμβάνουν την επιμήκη, ακτινωτή, εγκάρσια ρήξη, σε πιο νέα άτομα δίκην λαβής κάδου, δίκην ράμφους παπαγάλου και τέλος σύνθετες ρήξεις. Τα τελευταία χρόνια μέσω μαγνητικής τομογραφίας περιγράφηκε η αποσπαστική ρήξη ρίζας οπισθίου κέρατος μηνίσκου (meniscal root tear) η οποία οδηγεί σε αστάθεια και δυσλειτουργία και σε μη αποκατάσταση αυτής, το γόνατο μπορεί να οδηγηθεί σε πρόωρη οστεοαρθρίτιδα.
Συμπτώματα
Οι ασθενείς με ρήξη μηνίσκου συνήθως αναφέρουν πόνο κατά τη βάδιση ιδιαίτερα κατά την αλλαγή κατεύθυνσης, πόνο μετά από βαθύ κάθισμα και οίδημα του γόνατος λόγω παρουσίας υγρού (αίμαρθρο) στην άρθρωση. Σε ορισμένες περιπτώσεις, είναι δυνατό να ‘’μπλοκάρει’’ η άρθρωση του γόνατος γεγονός που οδηγεί τον ασθενή να αισθάνεται δύσκαμπτη την άρθρωση και αποτελεί τη μόνη περίπτωση που χρήζει άμεση αντιμετώπισης.
Η διάγνωση γίνεται συνήθως με την κλινική εξέταση και διάφορες κλινικές δοκιμασίες και επιβεβαιώνεται με μαγνητική τομογραφία.
Θεραπεία
Η αντιμετώπιση της ρήξης ενός μηνίσκου θα εξαρτηθεί από τον τύπο της ρήξης, το μέγεθος και την εντόπισή της. Το εξωτερικό 1/3 του μηνίσκου αιματώνεται επαρκώς (red zone). Αντιθέτως, τα έσω 2/3 του μηνίσκου δεν αιματώνονται επαρκώς (red-white and white zone) καθιστώντας την επούλωση δύσκολη εάν όχι αδύνατη.
Σε περίπτωση που η ρήξη είναι μικρού μεγέθους ή επιμήκης σε σχήμα μπορεί να μην χρειαστεί χειρουργική επέμβαση. Αν κι εφόσον τα συμπτώματα υφίενται και η άρθρωση του γόνατος είναι σταθερή η αντιμετώπιση είναι αμιγώς συντηρητική. Στον ασθενή συστήνεται αποφόρτιση του σκέλους για μερικές ημέρες, παγοθεραπεία για 15-20 λεπτά, αρκετές φορές ημερησίως, ελαστική περίδεση της άρθρωσης καθώς και ανάρροπη θέση του σκέλους για την αποφυγή-μείωση του οιδήματος. Η συντηρητική αντιμετώπιση μπορεί επιπλέον να συμπληρωθεί με τη χορήγηση μη στεροειδών αντιφλεγμονωδών φαρμάκων κι έναρξη συνεδριών φυσιοθεραπείας.
Εάν τα συμπτώματά σας παραμείνουν παρά τη συντηρητική αντιμετώπιση, ή σε περίπτωση που παρατηρείται εμπλοκή της άρθρωσης του γόνατος ο ιατρός μπορεί να προτείνει αρθροσκοπική χειρουργική επέμβαση. Η αρθροσκόπηση του γόνατος αποτελεί μία από τις πιο συχνά διεξαγόμενες χειρουργικές επεμβάσεις. Κατά τη διάρκεια της, μια μικροσκοπική κάμερα εισάγεται μέσω μιας μικρής τομής (πύλης) δίνοντας στον ορθοπαιδικό χειρουργό μια σαφή εικόνα του εσωτερικού της άρθρωσης ενώ μέσω άλλων μικρών τομών εισάγονται μικροσκοπικά χειρουργικά εργαλεία. Ο απώτερος σκοπός της παραπάνω επέμβασης είναι είτε η διενέργεια μερικής μηνισκεκτομής σε περιπτώσεις εκφυλισμένου μηνίσκου είτε η συρραφή αυτού σε πρόσφατες ρήξεις που εντοπίζονται στην περιφέρεια του μηνίσκου (στη ζώνη δηλαδή εκείνη δηλαδή όπου υπάρχει δυνατότητα επούλωσης του μηνίσκου λόγω αυξημένης αγγείωσης).
Αποκατάσταση
Μετεγχειρητικά ο ασθενής ακολουθεί άμεσο πρόγραμμα φυσιοθεραπείας ώστε να γίνει πλήρης αποκατάσταση της κίνησης του κάτω άκρου. Ο χρόνος αποθεραπείας εξαρτάται από το είδος της ρήξης και την αντιμετώπιση της, δηλαδή σε μερική έσω ή έξω μηνισκεκτομή επανέρχεται στις καθημερινές του δραστηριότητες περίπου σε τρείς βδομάδες ενώ όταν έχει γίνει συρραφή μηνίσκου ο ασθενής επανέρχεται στις προηγούμενες του δραστηριότητες μετά τον τρίτο ή και τέταρτο μήνα.
Η επικονδυλίτιδα είναι μια επώδυνη πάθηση της άρθρωσης του αγκώνα που εμφανίζεται ως αποτέλεσμα επαναλαμβανόμενων κινήσεων ή επαναλαμβανόμενης άρσης βάρους. Η πάθηση εκδηλώνεται συνήθως σε αθλητές αλλά και άτομα των οποίων η εργασία απαιτεί επαναλαμβανόμενη χρήση των μυών του αντιβραχίου. Μεγαλύτερο ποσοστό αφορά τους άνδρες, ωστόσο υπάρχουν και αρκετές γυναίκες που υποφέρουν από επικονδυλίτιδα. Αναφορικά με την ηλικία, έχει παρατηρηθεί ότι οι ασθενείς είναι συνήθως μεταξύ 30-50 ετών. Τα συμπτώματα συνήθως αναπτύσσονται σταδιακά, καθώς ο πόνος αρχίζει ως ήπιος και αργά επιδεινώνεται σε διάστημα εβδομάδων ή και μηνών. Το επικρατές άνω άκρο επηρεάζεται κατά κανόνα συχνότερα.
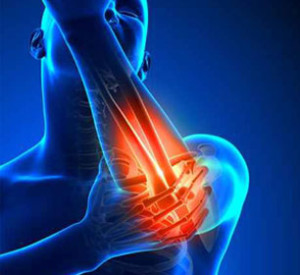
Υπάρχουν δύο είδη επικονδυλίτιδας ανάλογα με το σημείο εμφάνισής της: η έσω, στην εσωτερική πλευρά του αγκώνα και η έξω, στην εξωτερική πλευρά.
Η έξω επικονδυλίτιδα που είναι συχνότερη, είναι τενοντοπάθεια των μυών του αντιβραχίου που προκαλούν έκταση του αγκώνα (εκτείνοντες) και εκφύονται από τον έξω επικόνδυλο. Ο πόνος ξεκινά από τον τένοντα στην εξωτερική πλευρά του αγκώνα και μπορεί να εκτείνεται στο αντιβράχιο έως τον καρπό. Είναι γνωστή και ως αγκώνας των τενιστών (tennis elbow).
Η έσω επικονδυλίτιδα είναι τενοντοπάθεια των μυών που κάμπτουν τον καρπό, στρέφουν το αντιβράχιο προς τα έσω (πρηνισμός) και εκφύονται στην εσωτερική πλευρά του αγκώνα. Η φλεγμονή εντοπίζεται στην έκφυση των τενόντων από τον επικόνδυλο στην έσω πλευρά του αγκώνα. Είναι γνωστή και ως αγκώνας του γκόλφερ (golfer’s elbow).
Η διάγνωση βασίζεται κατά κύριο λόγο στην λήψη λεπτομερούς ιστορικού και στην κλινική εξέταση αν και αν κριθεί αναγκαίο από τον ιατρό σε ορισμένα περιστατικά μπορεί να ζητηθεί και απεικονιστικός έλεγχος.
Θεραπεία
Συντηρητική αντιμετώπιση: Σημαντικά μεγάλο ποσοστό των ασθενών (80-95%) έχουν επιτυχία με μη χειρουργική θεραπεία. Σε πρώτη φάση είναι πολύ σημαντική η ανάπαυση του πάσχοντος άκρου και η αποφυγή οποιασδήποτε περαιτέρω φόρτισης με τον ίδιο μηχανισμό που προκάλεσε τα συμπτώματα. Σημαντικό κομμάτι στην αντιμετώπιση της πάθησης κατέχει η χορήγηση μη στεροειδών αντιφλεγμονωδών φαρμάκων και αναλγητικών, η παγοθεραπεία, η χρήση ειδικού νάρθηκα, όπως επίσης και τα εξειδικευμένα προγράμματα φυσιοθεραπείας, με ειδικές ασκήσεις διάτασης και ενδυνάμωσης των μυών, σε συνδυασμό με θεραπευτικό υπέρηχο. Επί επιμονής των συμπτωμάτων μπορεί να χορηγηθεί και ένεση κορτιζόνης τοπικά. Επίσης, σημαντικό ρόλο στην αντιμετώπιση της επικονδυλίτιδας του αγκώνα επιτελεί πλέον και η έγχυση βιολογικών παραγόντων (PRP), καθώς είναι μία από τις ελάχιστες παθήσεις που υπάρχει υψηλή επιστημονική τεκμηρίωση για την χρησιμότητα τους. Η χορήγηση 2-3 ενέσεων PRP τοπικά οδηγεί στην πλειονότητα των περιπτώσεων σε ύφεση των συμπτωμάτων.
Χειρουργική αντιμετώπιση: Αν ωστόσο παρά τις θεραπείες, ο πόνος στον αγκώνα δεν φαίνεται να υποχωρεί μέσα σε διάστημα 6 μηνών ίσως χρειαστεί χειρουργική επέμβαση.
Συνήθεις αθλητικοί τραυματισμοί
Η πλειοψηφία αυτών των τραυματισμών συμβαίνει λόγω υπερβολικού φορτίου προπόνησης ή λανθασμένου τρόπου εκγύμνασης. Οι πιο συχνοί οξείς τραυματισμοί περιλαμβάνουν τα διαστρέμματα της ποδοκνημικής (αστραγάλου) και τις θλάσεις στην περιοχή των οπισθίων μηριαίων και του τετρακεφάλου.
Επιγραμματικά οι πιο συνήθεις αθλητικές κακώσεις που συναντάμε είναι οι κάτωθι:
– Διάστρεμμα Ποδοκνημικής
– Τενοντοπάθεια ή Ρήξη Αχιλλείου τένοντα
– Πελματιαία Απονευρωσίτιδα
– Κατάγματα Κοπώσεως
– Τενοντοπάθεια του Επιγονατιδικού τένοντα
– Σύνδρομο Λαγονοκνημιαίας Ταινίας
– Σύνδρομο Επιγονατιδομηριαίου Πόνου
– Θλάση Οπισθίων Μηριαίων
– Θλάση Τετρακεφάλου
– Τενοντοπάθεια του Στροφικού Πετάλου του Ώμου